
Vielen Dank für Dein Interesse!
Leider müssen wir Dir mitteilen, dass inuvia die Vermarktung eingestellt hat.
Über zwei Jahre haben wir viel Zeit und Leidenschaft in unsere Zellfokus+Nährstoff-Kuren sowie die inuvia App fließen lassen, um für mehr Energie und Leistungsfähigkeit im Leben unserer Kunden zu sorgen.
Kontakt
Solltest Du Kunde oder Geschäftspartner sein und noch Fragen haben, wende Dich gerne an unseren Kundenservice:
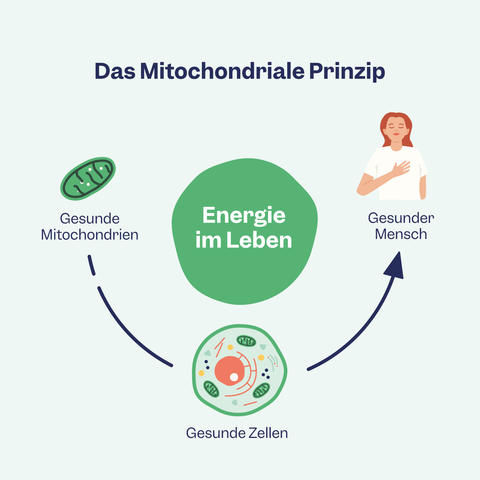
P.S. Mit inuvia haben wir die Vision, unser wissenschaftlich-fundiertes mitochondriales Prinzip allen Menschen zugänglich zu machen. Denn nur Zellen mit fitten Mitochondrien können Dein Energielevel und Deine Leistungsfähigkeit hochhalten und zur allgemeinen Gesundheit beitragen. Wir sind überzeugt, dass das Thema erst am Anfang steht und eine große Zukunft hat.
Bleib also aufmerksam, was die faszinierende Welt der Energiekraftwerke unserer Zellen betrifft.